2026年1月7日号 10面 掲載
【特集◇ケアマネジメント改革2026 ~専門職の未来図~ ①】トータル支援へ 専門性発揮

ケアマネジャーは医療・介護・生活を横断的に支援する役割を担ってきたが、家族や地域の高齢者を支える力の低下により、その役割は一層重要性を増している。また、各専門領域の高度化が進む中で、専門職と連携していく能力も必要とされる。利用者、家族、そして関係機関からケアマネジャーに寄せられる期待は大きい。しかし、多くのケアマネジャーが本来業務とは異なる仕事まで抱え込んでしまっている現状から、その職能を十分に発揮できていないことも珍しくない。専門性を可視化し、持続可能な支援体制を築くための道筋を探る。
複雑化するニーズ医療知識も必要に
近年では、ケアマネジャーに寄せられているニーズが複雑・困難化している。その1つが、介護と医療の双方の支援を必要とする高齢者への対応だ。医療側の要請としても、急性期病院の在院日数短縮により入院した直後から在宅復帰に向けた調整が必要とされている。
そのため、介護報酬改定では、ケアマネジャーと医療との連携を進める方向で加算が設定されている。
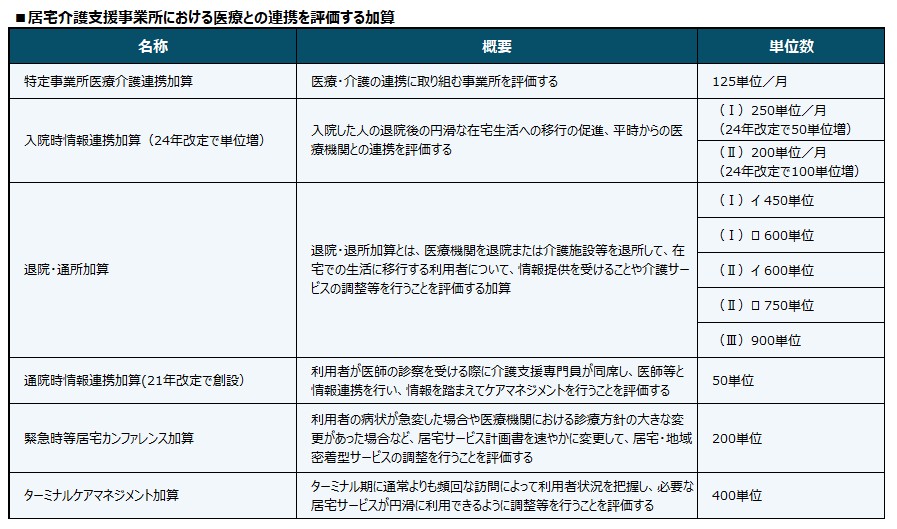
2021年度介護報酬改定では通院時情報連携加算(50単位/月)が創設された。これは利用者が医師の診察を受ける際に同席し医師と情報交換することを評価するもの。24年度改定では、歯科医師の診察に同席する際も同加算の対象とするよう見直しがなされた。
また、病院などから在宅へ移行する利用者について情報提供を受けることを評価する退院・退所加算の要件について、面談の方法として「テレビ電話装置」などオンラインの活用も対面同等と扱うことが認められた。
利用者が入院した際に医療機関に必要な情報を早期に提供することを評価する入院時情報連携加算の点数も24年度改定で増加。情報提供の内容や質にばらつきが生じているという課題もあったが、厚生労働省は入院時情報提供書を見直すことで対応している。
加算のほかにも、「適切なケアマネジメント手法」の普及に向けた動きもある。これはケアマネジャーが培ってきた知見を体系化したもの。2階建ての構成で、基礎部分が「基本ケア」、2階部分が「疾患別ケア」となる。
基本ケアは疾患の有無や種類にかかわらず共通する、生活の基盤を支えるためのもので、意思決定やこれまでの生活の継続、家族支援に関する内容。疾患別ケアは、
▽脳血管疾患
▽大腿骨頸部骨折
▽心疾患
▽認知症
▽誤嚥性肺炎の予防
――の5つで、疾患に特有な検討の視点や支援内容を整理している。特に医療職をはじめとした多職種連携の必要性が大きいことを踏まえて設定された。
厚労省認知症施策・地域介護推進課の松山政司課長補佐は「ケアマネジャーと他職種がどのような情報を把握する必要があるか互いに理解しやすくなり、医療職などとの連携を促進することが期待される」と説明する。25年度補正予算においては適切なケアマネジメント手法を普及していくための事業を計上している。
現状ではケアマネジャーと医療機関の連携は十分に浸透していない。22年3月時点の入院時情報連携加算の算定率は(Ⅰ)44.3%、(Ⅱ)11.1%、退院・退所加算は(Ⅰ)20.0%、(Ⅱ)5.7%、(Ⅲ)0.6%と、普及が思わしくない現状だ。
DXの立ち遅れもあるが、各種関係機関と連携するスキルが十分に育っていないという課題も大きい。
ケアマネジャーの資質向上に向けた制度として現在は、資格更新に際して受講が義務付けられている法定研修がある。ケアマネジャーを対象にした法定研修の効果に関する認識についての調査(n=1122)では、研修で学んだことを日々の業務に活かせているかについて、「あまりできていない」「できていない」という回答が合わせて4割を越える(22年老人保健健康増進等事業「介護支援専門員の資質向上に資する研修等のあり方に関する調査研究事業」)。(②に続く)